Aortální regurgitace je důsledkem nefukčnosti aortální chlopně, která způsobuje zpětný (regurgitační tok) krve z oblasti ascedetní aorty zpět do komory (tedy zpštnž tok v diastole).
Aortální regurgitace
Aortální regurgitace bývá přítomna mezi čtvrtou a šestou dekádou života. Muže postihuje třikrát častěji než ženy. Na základě studií bylo odhadnuto, že mezi 40-65 rokem života se objeví klinicky významná aortální regurgitace o 13% mužů a 8,5% u žen.
Závažné stádium onemocnění je však jen pozorováno u < 1 % populace. Nejčastějšími příčinami jsou degenerativní onemocnění a vrozená bikuspidální chlopeň.



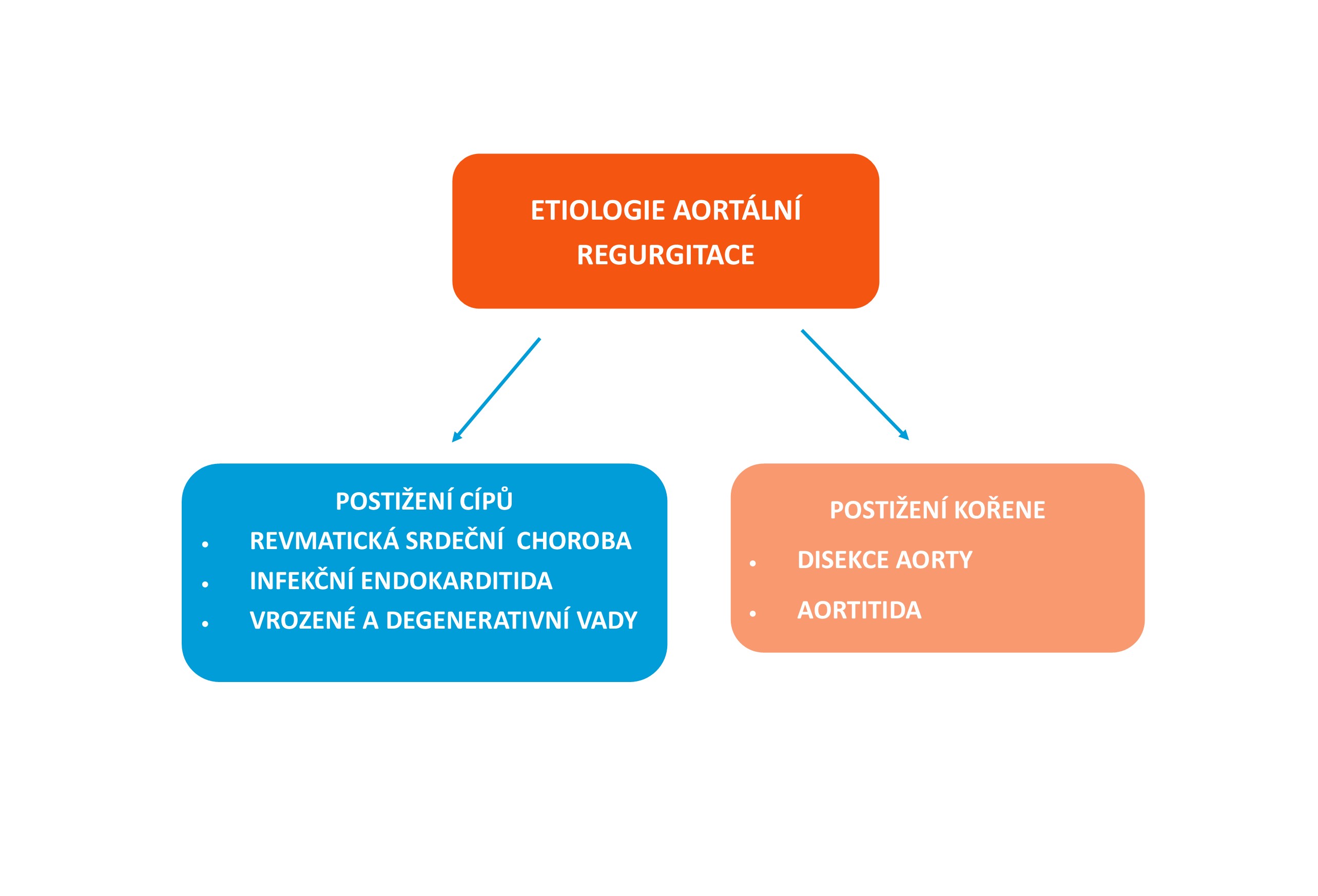
Etiologie
Aortální regurgitace způsobena vadou cípů
1. Revmatická srdeční nemoc
Autoimunitní stav, který následuje po streptokokové infekci (skupina A). Zánět je výsledkem molekulárního mimikry. Ve skutečnosti imunitní systém produkuje protilátky, které zaměňují cizí a vlastní antigeny. Revmatické onemocnění srdce je důsledkem zánětu srdce s akutními a chronickými následky. Chronické onemocnění vede k fibróze a typicky a častěji stenotické chlopni s následnou regurgitací.
2. Kongenitální a degenerativní nemoc
Stonovena jako nejčastější příčina aortální regurgitace ve vyspělém světě. Vrozená (např. dvoucípá, čtyřcípá chlopeň). Degenerativní (např. kalcifikace).
3. Endokarditida
Zánět endokardu, typicky v důsledku infekce. Výsledkem je akutní onemocnění. Vegetace může způsobit třepení cípů chlopně. Mezi infekční příčiny patří Strep. viridans, Staph. aureus, enterokoky.
Aortální regurgitace způsobena vadou aortálního kořene
1. Poruchy pojivové tkáně
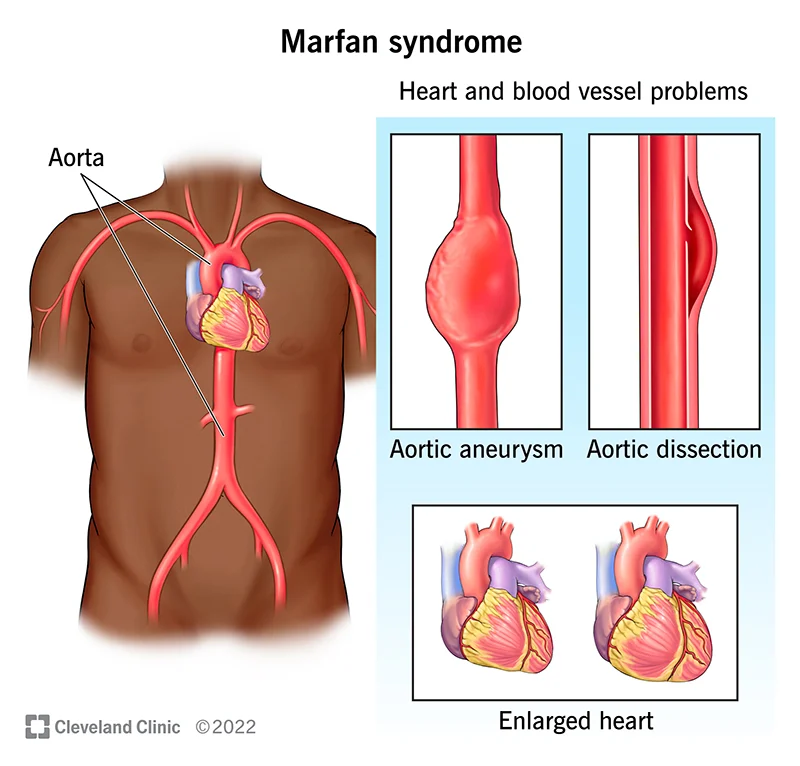
Aortální regurgitace se může vyskytovat u řady poruch pojivové tkáně. U těchto jedinců by měl být sledován průměr kořene aorty.
- Marfanův syndrom – způsobený defektem genu FBN1.
- Ehlers-Danlosův syndrom – způsobený defekty kolagenu.
2. Aortitida
Aortitida se týká zánětu kořene aorty. Může být spojeno s chronickými zánětlivými stavy, jako je revmatoidní artritida (RA) a ankylozující spondylitida (AS).
3. Aortální disekce
Aortální regurgitace se může komplikovat u disekcí aorty, může dojít k poruše cípů nebo prolapsu. Nález je vždy na akutní chirurgické rešení.
Patofyziologie
Aortální regurgitace může být výsledkem abnormality chlopňových cípů, aortálního prstence nebo aortálního kořene. Patologické procesy postihující cípy jsou infekční endokarditida u bikuspidální i trikuspidální aortální chlopně. Ty mohou vyústit v perforaci cípu s následnou akutní aortální regurgitací. Revmatická srdeční choroba postihuje aortální cípy a je běžnou příčinou chronické aortální regurgitace. Také akutní zánětlivé procesy jako revmatická horečka mohou způsobit (ač mírnou) aortální regurgitaci. Progresivní degenerativní změny kongenitální bikuspidální chlopně se svraštěním mohou být též příčinou chronické aortální nedomykavosti.
Abnormity aortálního kořene a anulu mohou způsobit významnou aortální regurgitaci. Patří k nim anulo-aortální ektázie, Marfanův syndrom a cystická mediální nekróza bez jiných příznaků Marfanova syndromu. Akutní aortální regurgitace z aortální disekce je obvykle zaviněna cystickou mediální nekrózou aortálního kořene. Revmatoidní artritida, ankylozující spondylitida , Behçetova nemoc, Reiterova nemoc a syfilis vedou k chronickému zánětu proximální aorty a mohou způsobit chronickou aortální regurgitaci.
Akutní AR
Akutní aortální regurgitace je stav vyžadující lékařská pohotovost – akutní vzestup tlaku v levé síni má za následek plicní edém a kardiogenní šok. Chlopenní inkompetence nastává rychle a kompenzační změny pozorované u chronického onemocnění nemají čas se rozvinout. Regurgitace krve během diastoly způsobuje zvýšení enddiastolického objemu (a tlaku) levé komory.
Účinky tohoto jsou dvojí:
- Snížený koronární průtok – koronární cévy se plní převážně během diastoly, regurgitační průtok v této době snižuje plnění. Výsledkem je angina pectoris nebo v těžkých případech ischemie myokardu.
- Zvýšený end- diastolický tlak – způsobuje zvýšené plicní tlaky s následným plicním edémem a dušností. V závažných případech může dojít ke kardiogennímu šoku.
Chronická AR
Chronická regurgitace vede neustálým přetěžováním levé komory k její adaptaci která se projevuj rozvojem hypetrofie ( zvýšenou snahou myokardu zesílit) a následnou dilatací LK až do stavu, který přesáhne možnosti srdce situaci udžet. Při pozdní léčbě dochází k rozvoji srdečního selhání, který může být nezvratný.
Při chronické aortální regurgitaci mohou pacienti zůstat asymptomatičtí po mnoho desetiletí. Chlopenní inkompetence se vyvíjí pomalu. Regurgitace krve během diastoly způsobuje zvýšení enddiastolického objemu levé komory (v podstatě preload). To vede k systolické a diastolické dysfunkci, rozvíjí se dilatace levé komory s excentrickou hypertrofií levé komory.
Dilatace komor umožnuje zvýšení systolického objemu, který kompenzuje regurgitační průtok. Zárověň dochází k hypertrofii komor tak aby byla zechována ejekční frakcí levé komory s větším předpětím (preload) vedoucím k větší kontraktilitě ( Frank-Starlingův zákon).
Protože zvýšený preload nemůže být pokryt větší kontraktilitou rozvíjí se postupně srdeční selhání.
Klinické vyšetření
Subjektivní příznaky
Pacient s lehkou aortální regurgitací může být odhalen při rutinním vyšetření náhodným zjištěním šelestu.
Subjektivní příznaky
Subjektivní příznaky vznikají u pacientů s chronickou a obvykle pokročilou aortální regurgitací až po několikaletém asymptomatickém období.
- Dušnost vlivem zvýšení plicního žilního tlaku při zvýšeném diastolickém tlaku v levé komoře je nejběžnějším příznakem.
- Časté jsou také palpitace a pocit tíhy v hrudníku vlivem velkého tepového objemu levé komory.
- Námahová dušnost, kterou má asi 20 % pacientů s těžkou regurgitací následkem Anginy Pectoris. AP se objevuje bez abnormity koronárních arterií vlivem nepoměru mezi dodávkou a potřebou kyslíku v myokardu.
- Težká bolest - Akutní těžká regurgitace při perforaci cípu během infekční endokarditidy a aortální disekce jsou snášeny těžce, pacient je až paralyzován bolestí. Vlivem rychlého nárůstu diastolického tlaku v levé komoře a žilního tlaku v plicích se může vyvinout plicní edém.
Objektivní příznaky
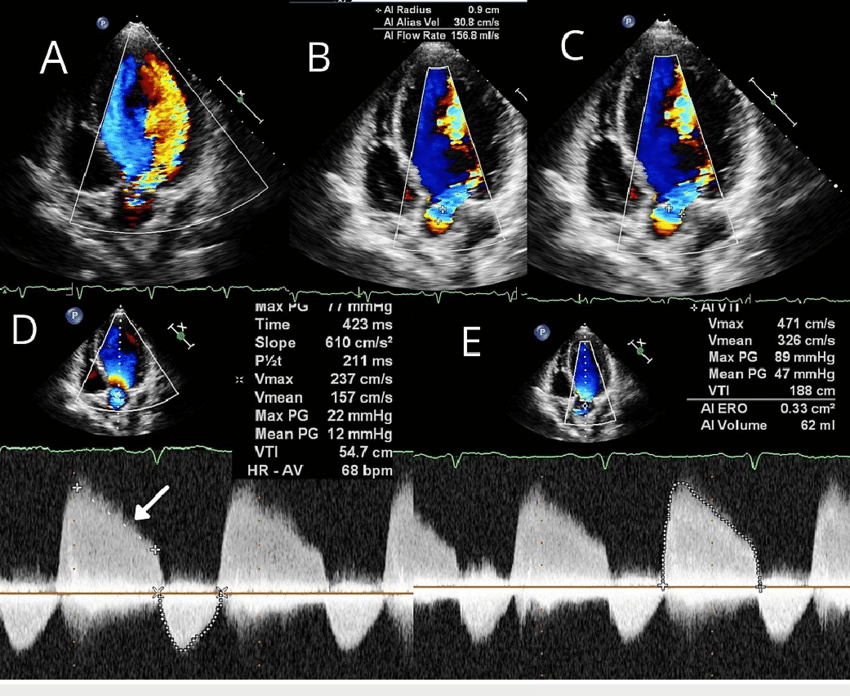
Konstantní fyzikální známkou aortální regurgitace je přítomnost časného diastolického šelestu (viz poslechové video). Na echokardiogrfické nálezu dilatace aortálního kořene a posléze snižujícíc se ejekční frakci levé komory ( postupné selhávání srdce).
Diagnostika
Základním vyšetřovacím nástrojem k hodnocení AR je echokardiografie.
Základní vyšetření
- Fyzikální hodnocení
- Krevní tlak
- EKG: hodnocení výskytu hypertrofie LK
- Krevní obraz
Zobrazovací metody
- Echokardiografie - echokardiografie je klíčovým diagnostickým vyšetřením. Umožňuje vizualizaci původu regurgitačního toku a jeho významnost, detekci patologie aortální chlopně a kompenzačních změn (např. hypertrofie levé komory u chronické AR).
- RTG: nejčastějším znakem chronické AR je kardiomegalie (zvětšené srdce). RTG může vykazovat dilatovanou vzestupnou aortu u pacientů s patologií kořene aorty, ačkoli citlivost je nízká.
- CT/MRI: MRI lze použít pokud jsou výsledky echa nejednoznačné. U pacientů s dilatací aorty je CT zobrazení vhodné k charakterizaci dilatace aorty a presnému rozměření maximálního průměru.
- Angiografie: u pacientů s chronickou AR podstupujících operaci je indikována předoperační angiografie. Typicky je to ve formě koronární angiografie (invazivní postup) k posouzení souběžného onemocnění koronárních tepen, které může vyžadovat bypass.
Klinický postup
Akutní AR
Akutní AR je indikace pro chirurgický výkon . Výměna nebo oprava aortální chlopně by měla být provedena co nejdříve. Primárně se vyskytuje sekundárně po infekční endokarditidě nebo disekci aorty, které oba nesou velmi vysokou morbiditu a mortalitu.
Chronická AR
Podle doporučení ESC z roku 2017 je chirurgické řešení indikováno (v závislosti na individuálním operačním riziku) u chronické AR u pacientů s:
- Výrazné zvětšení ascendentní aorty
- Symptomatická těžká AR
- Těžká AR s ejekční frakcí LK (LK EF) ≤ 50 %
- Marfanovo onemocnení s onemocněním kořene aorty s maximálním průměrem ascendentní aorty ≥ 50 mm
U chronické AR se zpravidla rozhoduje o náhradě chlopně s mechanickým ventilem nebo bioprotetickou chlopní. Možností posledních let je tak TAVI (transkatetrová implantace aortální chlopně).
- Mechanický ventil – vyžaduje dlouhodobou antikoagulaci, dlouhá životnost snižuje potřebu druhé operace. Vhodné pro mladší pacienty.
- Bioprotetická chlopeň - není nutná dlouhodobá antikoagulace, omezená životnost (kolem 10 let) a pravděpodobnější opakovaná operace. Vhodné pro starší pacienty.
- Transkatétrová implantace aortální chlopně (TAVI) je použita u pacientů, u kterých je operace kontraindikována, ale náhrada chlopně by měla pozitivní efekt na jejich prognózu dožití. Jedná se o poměrně mladou metodu proto jsou kriteria honoceny individuálně, nicméněn obliba této metody nesmírně stoupá.
U pacientů s dilatací ascendentní aorty závisí řízení dilatace na anatomickém vzoru, pacienti mohou potřebovat náhradu kořene s reimplantací koronárních cév buď se zachováním nativní chlopně nebo s náhradou nebo náhradou štěpu supracomisurální trubice.
Pro úplnou představu odkud se berou doporučení pro léčbu AR jsou v odkazu k dispozici materiály pro české kardiology. Tyto materiály vydává Česká karidologická společnost (ČKS), která vydává oficiální doporučení na základě evropské kardiologické společnosti (ESC). Jde o konsensus autorit v rámci ESC, který se vytváří na základě získaných klinických dat z různých zemí to vydává doporučení, které si členské zěmě (tedy i ČR) přebírají a vydávají zpravidla upravený dokument s komentáři a to včetně dávkování, léčby, diagnostiky či hodnot paramterů. Proto se se tak často stává, že k jednomu tématu jsou nalezeny různé posupy. Neexistuje žádný nadřazený světový orgán, pouze doporučení, které si přebírají jednotlivé země a upravují si je pro své specifické potřeby a také podle možností a legislativy.
Guidelines pro ČR: